Cinq facteurs à prendre en compte pour réussir la validation de son procédé de stérilisation
Les fabricants de dispositifs médicaux doivent impérativement prendre en considération le procédé de stérilisation à mettre en œuvre pour leurs produits dès la phase de conception. En effet, certaines techniques peuvent s’avérer inadaptées à certains dispositifs médicaux. En matière de stérilisation par irradiation, il convient essentiellement de clarifier cinq points.

Annett Heilmann travaille depuis plus de 20 ans chez BGS Beta-Gamma-Service. (source BGS/Lina Sommer)
Par Annett Heilmann ingénieure en technologie biomédicale, Responsable Grands Comptes pour la division "Stérilisation par irradiation" de BGS Beta-Gamma-Service.
De nombreux dispositifs médicaux doivent être stérilisés avant d’être commercialisés. La mise en circulation des produits stérilisés par rayonnements gamma ou aux électrons accélérés n’est autorisée sur le plan règlementaire que si le procédé de stérilisation a passé avec succès les tests de validation microbiologique, dosimétrique et spécifique à l’application. Le fabricant doit par ailleurs refaire une partie des tests de validation lorsqu’il apporte des modifications significatives à son processus de fabrication. Dans le cadre de la validation dosimétrique et spécifique à l’application, il est confronté à des difficultés classiques communément appelées « showstoppers » (obstacles bloquants). Une connaissance préalable de ces obstacles lui permettra de les éviter et de gagner du temps.
1. Opter pour des matériaux résistant aux rayonnements
Pour de nombreux plastiques, l’irradiation entraîne une scission des polymères. Cela conduit à la formation de radicaux libres qui peuvent réticuler ou dégrader le matériau plastique, sous l’effet de l’oxygène par exemple. Les propriétés du matériau s’en trouvent modifiées, notamment ses caractéristiques mécaniques (rigidité, résistance à l’abrasion et élasticité), optiques et biologiques. Par ailleurs, il convient d’évaluer aussi la résistance de ce matériau aux températures élevées, sa biocompatibilité, sa toxicité et sa transparence, selon le domaine d’application.
La résistance intrinsèque des différents plastiques techniques aux rayonnements est connue. Il est donc possible d’estimer l’aptitude d’un matériau à subir une stérilisation par irradiation. Le fabricant peut ainsi augmenter les chances de succès de la validation dès la phase de conception, en choisissant les matériaux adaptés.
2. Choisir le bon conditionnement
L’emballage dit « primaire » a pour rôle de garantir la stérilité d’un dispositif médical jusqu’à l’expiration de son délai de péremption. De ce fait, il fait partie intégrante du produit et doit toujours être pris en compte dans le processus de validation. Le fabricant du dispositif médical doit donc veiller à ce que le matériau d’emballage utilisé soit adapté à une stérilisation par irradiation.
L’emballage secondaire sert à protéger le produit durant le transport et le stockage. Le fabricant doit demander suffisamment tôt à son prestataire de stérilisation quels types d’emballages sont adaptés à son installation. Généralement, pour l’irradiation gamma, le prestataire accepte des palettes et des caisses métalliques grillagées de certaines dimensions ou encore des caisses palettes en bois. Pour la stérilisation par faisceau d’électrons, les produits doivent être livrés dans des cartons adaptés sur des europalettes. Avant d’être soumis aux rayonnements, les cartons sont séparés les-uns des autres puis empilés sur les palettes. A noter que de nombreux emballages de transport sont réutilisables. Toutefois, leurs caractéristiques mécaniques et leur résistance peuvent se dégrader en cas de stérilisations fréquentes.
3. Choisir la disposition adaptée
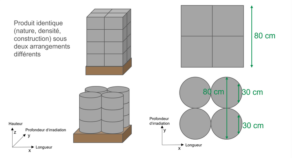
La répartition de la dose dépend de la densité du produit à stériliser et de son orientation par rapport à la source de rayonnement. (source: BGS)
La disposition des dispositifs médicaux sur une palette a une incidence sur l’efficacité de l’irradiation car elle influe sur la répartition de la dose appliquée aux produits. Cette répartition dépend de la densité du produit à stériliser et de son orientation par rapport à la source de rayonnement.
La disposition des produits au sein du carton est également importante car elle influence la distribution de dose.
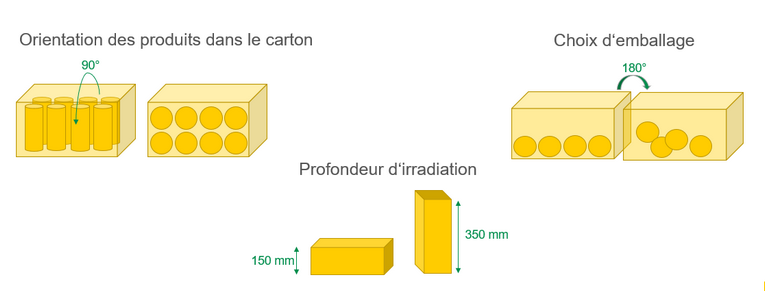
La distribution des produits au sein du carton est importante car elle influence la distribution de dose. (source BGS)
Du fait de la portée plus faible du faisceau d’électrons accélérés dans la matière, l’orientation des produits dans le carton joue un rôle important. Les cartons sont conduits sous un faisceau d’électrons à l’aide d’un système de convoyage. Si l’un des produits glisse car positionné dans un carton trop grand, les tests de validation peuvent en être altérés. C’est la raison pour laquelle les prestataires de stérilisation recommandent une concertation précoce de manière à définir une configuration appropriée.
4. Choisir la dose d’irradiation adaptée
La dose d’irradiation résulte de la validation microbiologique. Le prestataire de stérilisation doit garantir qu’au terme de l’irradiation, la dose spécifiée par le client est respectée partout, en dépit de variations liées au procédé. En dehors de la dose d’irradiation elle-même, la limite supérieure de dose autorisée est également déterminante car le niveau de résistance du produit et de ses composantes aux rayonnements en dépend. Les fabricants ont souvent tendance à fixer une limite maximale de dose trop faible et inférieure à ce que permet la technique. Cela peut potentiellement constituer un obstacle bloquant à la stérilisation par rayonnements. Le fabricant doit vérifier suffisamment à l’avance, en particulier pour l’irradiation gamma, si les installations de son prestataire sont adaptées à ses exigences.
5. Clarifier les aspects logistiques
La logistique peut également compromettre le succès d’une stérilisation par rayonnements.
Il convient par exemple de déterminer si le produit doit être livré très peu de temps après sa production ou encore s’il doit être refroidi avant l’irradiation.
Ces obstacles peuvent être surmontés par une collaboration étroite entre le fabricant et son prestataire.
Une frustration qui peut être évitée
La stérilisation figure en bout de chaîne de fabrication d’un dispositif médical. Si des difficultés surviennent, elles engendrent de la frustration chez le fabricant car il doit recommencer de nombreuses étapes du développement déjà très avancé de son produit, ce qui est onéreux et coûteux en temps. Une bonne connaissance des obstacles bloquants les plus fréquents et une collaboration étroite avec son prestataire en amont peuvent lui éviter cela.






 X (ex Twitter)
X (ex Twitter) LinkedIn
LinkedIn




















